Résumé : Plusieurs familles de médicaments (anticoagulants, immunosuppresseurs, corticoïdes, rétinoïdes) peuvent compromettre une séance de tatouage. En France, environ 20 à 25 % de la population est tatouée ; consulter son médecin reste indispensable.
Saviez-vous qu’un Français sur quatre porte désormais au moins un tatouage ? En France, 20 à 25 % de la population possède au moins un tatouage en 2024, selon les études les plus récentes. Avec cette popularité croissante, les questions de sécurité sanitaire deviennent centrales, en particulier pour les personnes sous traitement médical.
La relation entre tatouage et médicaments est pourtant mal connue du grand public. Certains traitements modifient la coagulation, la cicatrisation ou la réponse immunitaire, ce qui peut transformer une séance anodine en source de complications. Cette pratique est réglementée pour éviter les risques sur la santé, et il est conseillé d’en discuter avant avec le professionnel et votre médecin traitant. Cet article détaille les familles de médicaments concernées, les risques associés et les réflexes à adopter pour vivre cette expérience en toute sérénité.
Pourquoi certains médicaments interfèrent avec le tatouage
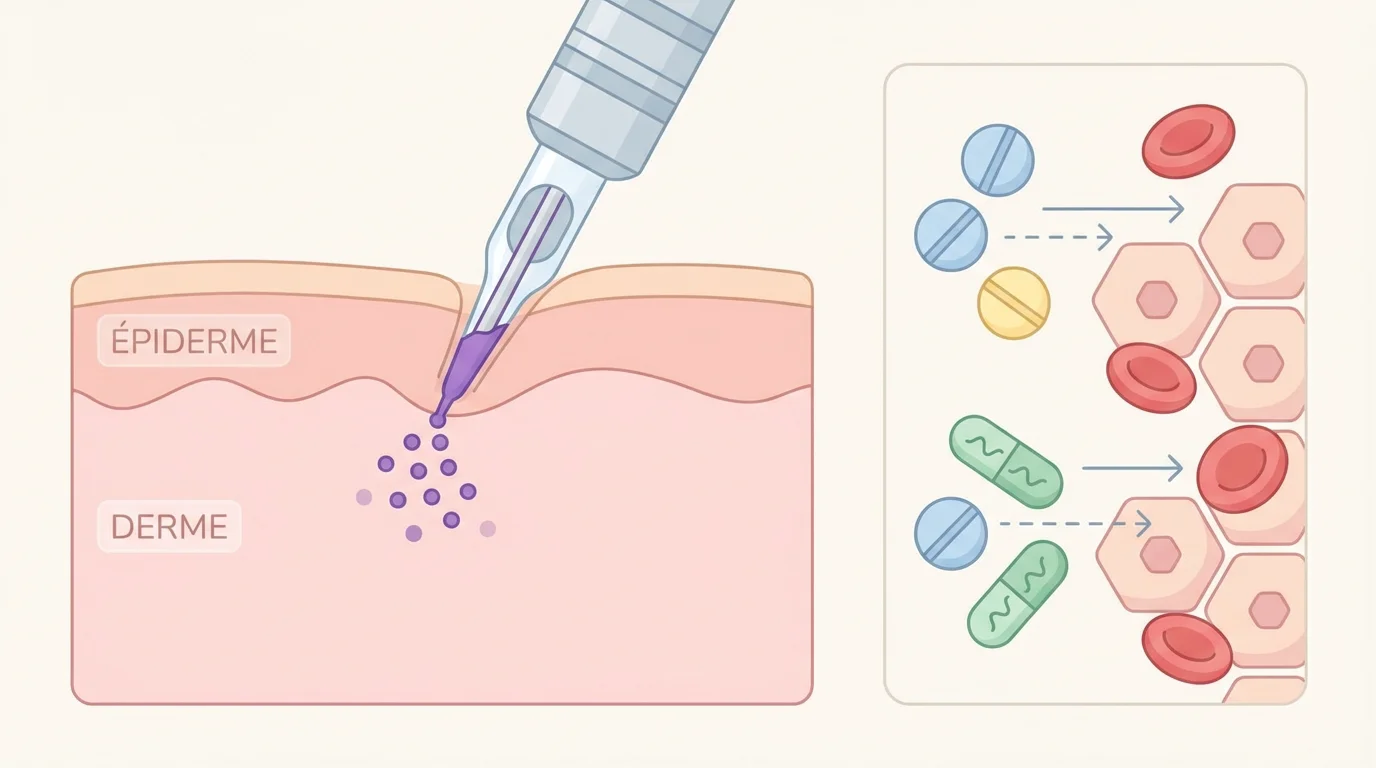
Le tatouage consiste à introduire des pigments entre le derme et l’épiderme à l’aide d’aiguilles. La profondeur de la piqûre varie de 1 mm à 4 mm en fonction des types de peau et des parties du corps. Ce processus provoque une effraction cutanée qui sollicite simultanément la coagulation sanguine, le système immunitaire et les mécanismes de cicatrisation.
Tout médicament qui altère l’un de ces trois piliers peut engendrer des complications : saignements excessifs, infections, retard de cicatrisation ou mauvaise tenue des pigments. La gravité dépend de la molécule, du dosage et de la durée du traitement. Comprendre ces mécanismes permet de prendre des décisions éclairées plutôt que de renoncer par peur.
Anticoagulants et aspirine : le risque hémorragique
Les anticoagulants constituent la famille de médicaments la plus fréquemment évoquée en lien avec le tatouage. Warfarine, héparines, anticoagulants oraux directs (AOD) ou même la simple aspirine à faible dose : tous interfèrent avec la capacité du sang à coaguler. En pratique, cela se traduit par des saignements plus abondants pendant la séance, ce qui gêne le travail de l’artiste et compromet la bonne fixation des pigments dans le derme.
La prise d’aspirine ou d’anti-inflammatoires non stéroïdiens (AINS) comme l’ibuprofène est également concernée. Ces molécules réduisent l’agrégation plaquettaire et fluidifient le sang. Il est généralement recommandé de ne pas en prendre dans les 48 heures précédant la séance, si votre médecin l’autorise. Toutefois, l’arrêt d’un anticoagulant prescrit pour une pathologie cardiaque ou vasculaire ne doit jamais se faire sans avis médical ; le risque de thrombose est bien plus grave qu’un saignement localisé.
Immunosuppresseurs : quand le système de défense est affaibli
Les immunosuppresseurs sont prescrits dans les maladies auto-immunes (lupus, polyarthrite rhumatoïde, maladie de Crohn) ou après une greffe d’organe pour éviter le rejet. Ils diminuent, voire suppriment l’activité du système immunitaire. Or, chaque tatouage crée une micro-blessure ouverte : sans défenses immunitaires suffisantes, le risque d’infection cutanée augmente considérablement, même dans un salon respectant rigoureusement les protocoles d’hygiène.
La surveillance des produits de tatouage relevait auparavant des compétences de l’ANSM, mais ces missions sont désormais exercées par l’Anses depuis le 1er janvier 2024. Cette évolution réglementaire témoigne de l’attention croissante des autorités sanitaires françaises envers la sécurité du tatouage, y compris pour les personnes à risque. En cas de doute sur votre traitement immunosuppresseur, Service Public rappelle qu’il est vivement conseillé de consulter votre médecin traitant avant toute séance.
Corticoïdes et rétinoïdes : la peau fragilisée
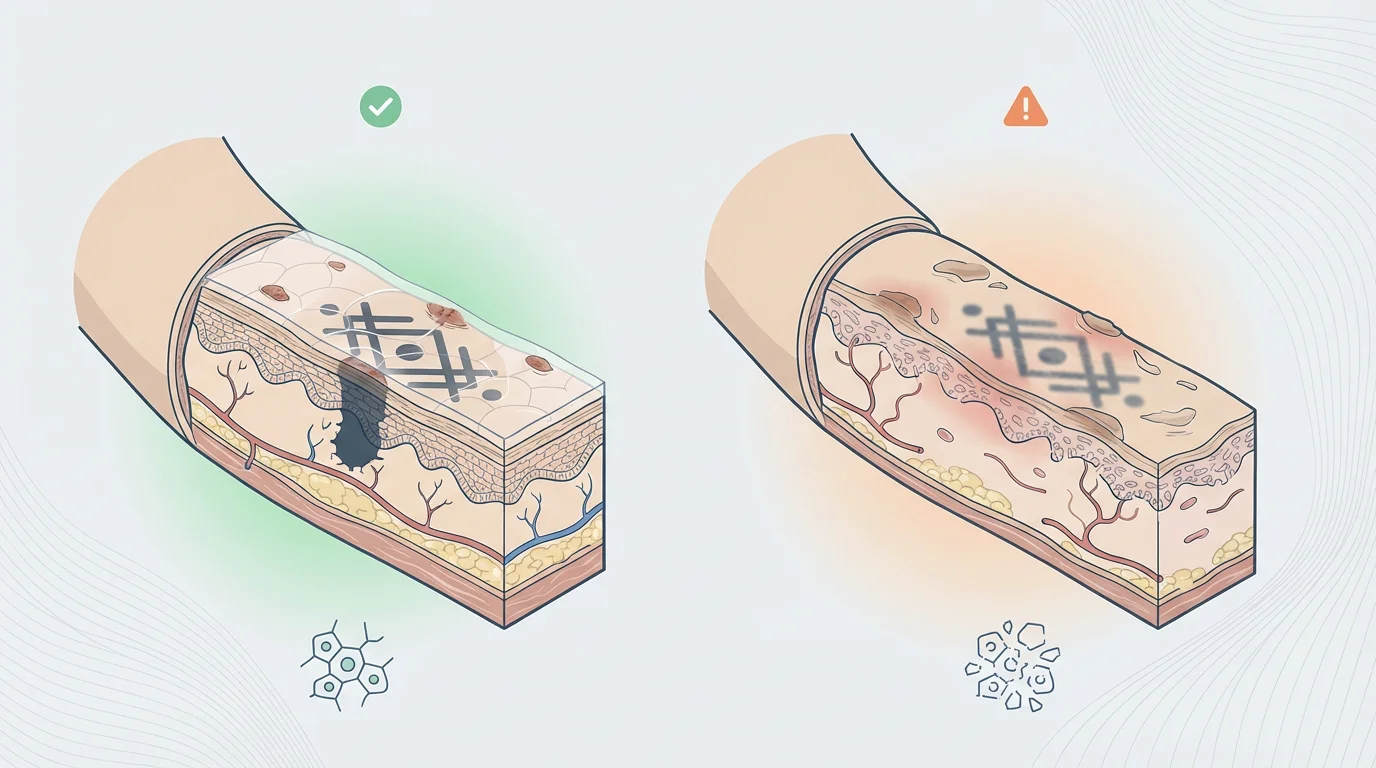
Les corticoïdes (cortisone, prednisone, bétaméthasone) sont largement prescrits pour leurs propriétés anti-inflammatoires. Pris sur une longue durée, ils amincissent la peau, ralentissent la production du tissu cicatriciel et favorisent les œdèmes. Une peau affinée par la corticothérapie est plus difficile à tatouer et cicatrise bien plus lentement, ce qui augmente le risque de résultat esthétique décevant.
Les rétinoïdes oraux, comme l’isotrétinoïne (Roaccutane®), posent un problème similaire mais distinct. Ce traitement contre l’acné sévère modifie en profondeur le renouvellement cellulaire de la peau. La recommandation habituelle est d’attendre au moins trois mois après l’arrêt du traitement avant d’envisager un tatouage. Cette précaution permet à la peau de retrouver une épaisseur et une résistance suffisantes pour supporter le processus.
Autres traitements à signaler avant une séance
Au-delà des grandes familles citées, d’autres médicaments méritent d’être mentionnés à votre tatoueur et à votre médecin :
- Antibiotiques en cours : ils peuvent indiquer une infection active. Mieux vaut attendre la fin du traitement et la guérison complète.
- Analgésiques opioïdes : ils altèrent la perception de la douleur et peuvent compromettre la communication avec l’artiste pendant la séance.
- Traitements dermatologiques locaux (crèmes à base de cortisone, acides exfoliants) : la zone d’application peut être fragilisée même si le reste de la peau semble sain.
- Chimiothérapie et thérapies ciblées : l’immunodépression induite rend le tatouage particulièrement risqué en phase aiguë de traitement.
Il est important de ne pas se limiter aux médicaments sur ordonnance. Les compléments alimentaires (oméga-3, ginkgo biloba, vitamine E) et certaines plantes médicinales possèdent eux aussi des propriétés anticoagulantes qu’il convient de signaler.
Contre-indication absolue ou relative : une nuance essentielle
Beaucoup de personnes sous traitement pensent qu’un tatouage leur est définitivement interdit. En réalité, la majorité des situations relèvent de contre-indications relatives, c’est-à-dire évaluées au cas par cas. Seules quelques situations constituent des contre-indications absolues (grossesse, infection cutanée active sur la zone à tatouer, immunodépression sévère en phase aiguë).
Pour les contre-indications relatives (anticoagulants au long cours, diabète équilibré, maladie auto-immune stable), un échange entre votre médecin et votre tatoueur permet souvent de trouver un compromis : adapter la période de la séance, ajuster temporairement un traitement ou renforcer le protocole de suivi post-tatouage. Le HCSP souligne d’ailleurs que la pratique du tatouage est en très forte progression et concerne tous les âges et tout milieu socio-professionnel ; en 2016, 14 % des Français étaient tatoués, et 26 % des jeunes de 18 à 24 ans portaient au moins un tatouage. Avec une population tatouée en constante augmentation, les professionnels de santé sont de mieux en mieux formés pour accompagner ces situations.
Le rôle clé du tatoueur dans la prévention des risques
Un tatoueur professionnel est tenu de remettre un questionnaire de santé avant toute séance. Le tatoueur doit être formé, déclarer son activité à l’ARS et informer son client des risques. Ce questionnaire permet d’identifier les traitements en cours, les pathologies chroniques et les antécédents susceptibles de compliquer le geste. Si le praticien ne vous pose aucune question médicale, c’est un signal d’alerte.
La transparence est votre meilleure alliée. En informant honnêtement votre artiste de votre traitement, vous lui permettez d’adapter sa technique (profondeur d’aiguille, durée de la séance, choix de l’emplacement) et de vous orienter vers un suivi cicatriciel approprié.
La surveillance des produits de tatouage repose, entre autres, sur le signalement de tous les effets indésirables résultant de leur utilisation. En cas de complication après une séance, vous pouvez effectuer un signalement sur le portail du ministère de la Santé dédié à cet effet.
Comment bien préparer sa séance quand on suit un traitement
Voici les étapes concrètes à suivre si vous prenez des médicaments et souhaitez vous faire tatouer :
- Consultez votre médecin traitant : apportez-lui le nom du médicament, le dosage et la durée prévue du traitement. Demandez-lui si la séance peut avoir lieu, et à quel moment.
- Transmettez l’information à votre tatoueur : un professionnel sérieux adaptera son approche en fonction de votre état de santé.
- Respectez les délais recommandés : trois mois minimum après l’arrêt de l’isotrétinoïne, 48 heures sans aspirine si votre médecin l’autorise, etc.
- Renforcez les soins post-tatouage : nettoyage régulier à l’eau et au savon doux, application d’une crème cicatrisante, protection contre le soleil et les frottements.
- Surveillez la cicatrisation : consultez rapidement un dermatologue en cas de rougeur anormale, de pus ou de douleur persistante.
Le tatouage thérapeutique : quand le médicament rencontre l’art
Loin d’être uniquement un risque, la relation entre médecine et tatouage prend aussi une dimension positive. Le tatouage thérapeutique est de plus en plus utilisé pour la reconstruction de l’aréole mammaire après une mastectomie, le camouflage de cicatrices ou le masquage du vitiligo. Le marché du tatouage français génère 270 millions d’euros par an, avec plus de 5 000 salons recensés en 2024 ; cette industrie en pleine expansion touche désormais 20 à 25 % de la population française.
En conclusion, la question des médicaments et du tatouage ne se résume pas à une liste d’interdictions. C’est avant tout une démarche de dialogue : entre vous et votre médecin, entre vous et votre tatoueur. Avec une préparation rigoureuse et une communication transparente, la plupart des personnes sous traitement peuvent accéder à leur projet de tatouage en toute sécurité. En 2016, 14 % des Français étaient tatoués ; ce chiffre dépasse aujourd’hui les 20 %. Face à cette démocratisation, il est essentiel de s’entourer de professionnels compétents et vérifiés. Notre annuaire vous permet de trouver un artiste adapté à votre projet et à votre situation en quelques clics : explorez notre annuaire de tatoueurs en France pour démarrer votre recherche en confiance.
Questions fréquentes
Puis-je me faire tatouer sous anticoagulants ?
Cela dépend du type d’anticoagulant et de la raison pour laquelle il vous est prescrit. N’arrêtez jamais votre traitement sans avis médical. Votre médecin pourra évaluer si une fenêtre thérapeutique est envisageable ou si des précautions particulières suffisent.
Combien de temps faut-il attendre après un traitement au Roaccutane ?
La recommandation courante est d’attendre au minimum trois mois après l’arrêt de l’isotrétinoïne. Ce délai permet à la peau de retrouver son épaisseur et sa capacité de cicatrisation normale. Votre dermatologue pourra confirmer le moment idéal.
Comment trouver un tatoueur compétent pour une situation médicale particulière ?
Privilégiez un professionnel qui pose systématiquement un questionnaire de santé et qui dispose d’une expérience en dermographie ou en tatouage thérapeutique. Sur notre annuaire MonTatoueur, vous pouvez filtrer les artistes par spécialité et consulter les avis vérifiés pour choisir en toute confiance.
